В большинстве случаев острота зрения у детей снижается постепенно. Исключение составляют врожденная слепота, прямое повреждение глазных структур, черепно-мозговые травмы, затрагивающие зрительный центр головного мозга. Чтобы контролировать динамику развития органов зрения, своевременно выявить отклонения от нормы, рекомендуется регулярно приводить ребенка на осмотр детского офтальмолога.

Как работает зрительный аппарат
Зрительный аппарат — сложнейший оптический механизм, звенья которого функционируют в тесной взаимосвязи. Если хоть одно звено подвергается патологическим изменениям, нарушается вся система визуального восприятия.
Передняя часть глазного яблока (роговица) — выпукло-вогнутая линза, принимающая световые лучи, и отправляющая их на радужную оболочку и зрачок. Радужка ненадолго удерживает световой поток, чтобы избежать искажений. Зрачок, сужаясь и расширяясь, подстраивается под интенсивность освещения. Роговица прилежит к наружной оболочке глаза (склере), внутри которой локализуются:
- Мельчайшие капилляры. Они питают глаз полезными веществами, поступающими в кровь.
- Нервные волокна. Иннервация обеспечивает связь органов зрения с головным мозгом.
Крепления к мышцам — глазодвигательной, отвечающей за подвижность глазного яблока, и цилиарной, влияющей на форму хрусталика. При концентрации взгляда на предметах, находящихся далеко, хрусталик уплощается. Если разглядывать близко находящиеся предметы, хрусталик становится выпуклым.
Прозрачный хрусталик преломляет световой поток под определенным углом, фокусирует его на тончайшей внутриглазной оболочке (сетчатке). Она принимает исходную информацию об изображении, и передает ее световым рецепторам (колбочкам и палочкам). Рецепторы «раскрашивают» картинку, преобразуя ее в нервный импульс, который по зрительному нерву поступает в головной мозг.
Чтобы механизм исправно работал, его «смазывают» слезные железы.
Как развивается зрительный аппарат у детей
Первичные глазные пузырьки и их ножки формируются к концу первого месяца эмбрионального развития. Это — будущая сетчатка и волокна зрительного нерва. Через месяц образуется сосудистая и фиброзная оболочка. Первая превращается в глазные капилляры, вторая — в роговицу. Примерно на 8 неделе уже обозначен радужно-роговичный угол. На третьем месяце у эмбриона начинают формироваться веки. Во втором триместре внутриглазные структуры активно развиваются. С 16-ой недели у плода появляется реакция на свет, на 26-ой расщепляются веки.
Для правильной закладки и развития мозговых центров, в том числе зрительного центра, женщина должна внимательно следить за своим здоровьем. Важно больше бывать на свежем воздухе, полноценно отдыхать, выполнять посильную гимнастику (если нет противопоказаний), сбалансировать рацион. Питание в перинатальный период напрямую влияет на формирование нервной системы и органов зрения. Недостаток витаминов В1, В9 приводит к нарушению импульсной связи глаз с головным мозгом, недобор витамина D — к проблемам со зрением, йода – к задержке нервно-психического развития малыша. Нутритивный дефицит провоцирует внутриутробные патологии глаз, аномалии сосудистой оболочки и зрительного нерва, повышает риск ранней активации генетической предрасположенности к близорукости, астигматизму, глаукоме.
Будущей маме нужно беречься от любых инфекций. Например, заражение цитомегаловирусом на 7-8 неделе опасно недоразвитием внутриглазных структур, перенесенная во время беременности краснуха в 90% вызывает врожденное помутнение хрусталика (катаракту). Хронические половые инфекции передаются интранатально (при прохождении ребенка через родовые пути). Малыш появляется на свет с офтальмохламидиозом, гонорейным конъюнктивитом и т. д.
Зрение у новорожденных
К моменту появления на свет, у ребенка сформирована анатомия глаз, но функционально оптическая система еще незрелая, а мозгу сложно принимать и обрабатывать информацию о размерах и формах предмета. Новорожденный живет в черно-белой гамме, поскольку палочки и колбочки «еще не умеют раскрашивать картинку», а импульсная связь сетчатки со зрительным центром мозга еще слабая. Острота зрения грудничка значительно хуже, чем у взрослого, а поле зрения уже. Поэтому, маму он различает на расстоянии примерно 30 см, а стоящего за ней или рядом с ней папу, не видит совсем.
Светочувствительность у младенцев развита недостаточно. Темноту и свет они идентифицируют не очень хорошо, а зажмуриваются при резко вспыхнувшей лампочке, скорее от неожиданности.
Все дети рождаются с гиперметропией (дальнозоркостью), которая проходит самостоятельно. Небольшое косоглазие в возрасте до 6-7 месяцев неопасно, поскольку у малыша еще нет согласованности движений глаз.

Первые месяцы
Хорошо видеть яркие цвета (красный, оранжевый, желтый) дети начинают примерно в два месяца. Синий и зеленый чуть позже, из-за того, что у этих оттенков короче длина волны для восприятия. Малыш начинает фокусировать взгляд на предмете, следить за его движением, а также не поворачивая головы, переводить взгляд с одного объекта на другой.
К 2-3 месяцам начинает работать основная слезная железа. До этого малыш плачет без слез, а с увлажнением конъюнктивы справляются добавочные мелкие слезные железы. Если в 1-2 месяца у грудничка возникает слезостояние в глазках, значит, при рождении не разорвалась мембрана слезно-носового канала. Из-за этого возникает непроходимость канала, застой слезы. К слезостоянию может присоединиться инфекция, вызывающая воспаление слезной железы (дакриоцистит новорожденных).
Полгода-год
К 6-7 месяцам цветовое восприятие и стереоскопическое зрение у ребенка уже развито, как у взрослого. Степень дальнозоркости снижается, появляется согласованность движения глазок, выправляется косоглазие. К 8 месяцам формируется представление о визуальном расстоянии до предмета. Малыш начинает активно интересоваться пространством, в котором живет, изучает и запоминает особенности интерьера. В 6-7 месяцев грудничок хорошо различает лица близких, к 9-10 месяцам — их фигуры, позы. К году игрушки воспринимаются не только целиком, но и по частям (например, колесики от машины, башмачки от куклы).
С 1 года до 3 лет
Наружные и внутриглазные структуры активно растут. К 3 годам заканчивается процесс становления бинокулярного зрения. Ребенок четко различает абрис объекта, направлено идет в его сторону, может оценить расстояние до предмета. В 2-3 года дети хорошо различают детали, охотно играют с сортером, конструктором. Степень миопии снижается, острота зрения постепенно приближается к норме («единице»). При нормальном развитии зрительного аппарата, к трем годам начинает формироваться зрительная оценка пространства, дети хорошо видят все вокруг, детально описывают форму, цвет предметов, раскрашивают картинки, узнают нарисованных животных.
Функциональное становление органов зрения заканчивается, как правило, перед школой (в 6-7 лет). Реже, затягивается до подросткового возраста.
Острота зрения по возрасту
В офтальмологии принято понятие «рефракция», т. е. способность сфокусироваться на объекте (предмете) за счет преломления световых лучей оптической силой глаза. Рефракцию измеряют в диоптриях (сокращенно дптр.).
При соразмерной (правильной) рефракции, луч света фокусируется на сетчатке глаза. При дальнозоркости, свойственной детям, фокус формируется за сетчаткой. У новорожденных гиперметропия составляет, примерно, +3,0 дптр. К трем годам показатель снижается до +0,6-0,9 диоптрий. В 4 года нормой считается +0,7-1 дптр. К пяти годам — то +0,8 до 1,0 дптр. «Взрослая» рефракция устанавливается в 6-7 лет.
Остроту зрения у детей проверяют по специальной таблице (12 строк с картинками, которые уменьшаются с каждым шагом вниз). Для каждой строки задано расстояние, с которого пациент должен видеть изображение при идеальном зрении. После специфических вычислений врач определяет диоптрии, отдельно для каждого глаза.
Нормы возрастной динамики остроты зрения по Е. Ковалевскому
| возраст | 0-1 месяц | полгода | год | 2 года | 3 года | 4 года | 5 лет | 7 лет | 8-14 лет |
| рефракция | 0,004-0,03 | 0,1-0,3 | 0,3-0,6 | 0,4-0,7 | 0,6-1 | 0,7-1 | 0,8-1 | 0,9-1 | 0,9-1 |
В процентном отношении нормальной считается острота зрения:
- 2% — для новорожденных;
- 5-10% — в возрасте 1 месяц;
- 10-30% — в полгода;
- 30-60% — в 1 год.
100% зрение появляется к 4 годам. Со школьного возраста абсолютно здоровые глаза способны видеть 11 и 12 строчку таблицы (110-120%).
Обнаружили симптомы данного заболевания? Звоните!
+7 (495) 727-11-66Отклонения от нормы
Распространенные нарушения рефракции:
- Гиперметропия, не связанная с особенностями детского зрения. Ребенок плохо видит вблизи, отодвигает картинку, чтобы лучше рассмотреть, старается открыть глаза, как можно шире.
- Миопия (близорукость). Фокус формируется перед сетчаткой глаза, а не на ней. Ребенок хорошо видит близлежащие предметы, а картинка, расположенная вдали, просматривается плохо или не просматривается совсем.
- Астигматизм. Фокусировка отсутствует, изображение воспринимается, как «размытое». Малышу сложно ориентироваться в пространстве, особенно в сумерках.
- Амблиопия. «Выключение» одного глаза из процесса зрительного восприятия, нарушение бинокулярного зрения. Мозг воспринимает информацию, поступающую только от «рабочего» глаза, а «выключенный» глаз постепенно атрофируется. Чтобы внимательно рассмотреть картинку, малыш прищуривает или закрывает ладонью «ленивый глаз».
- Косоглазие (горизонтальное, вертикальное, смешанное). Нарушение бинокулярного зрения, обусловленное отклонением зрительной оси от точки фокусировки. Радужка и зрачок ребенка асимметрично по отношению к глазной щели.
Кроме несоразмерной рефракции у ребенка могут быть генетически обусловленные нарушения работы зрительного аппарата. К распространенным наследственным болезням относятся глаукома, хороидеремия, дальтонизм, гетерохромия, катаракта.
Обследование детей офтальмологом
Первый осмотр проводится в родильном доме. Полной картины состояния органов зрения он не дает, но помогает выявить некоторые врожденные патологии:
- слишком маленькие глазные яблоки (микрофтальм);
- недоразвитие век, их сращивание с роговицей (криптофтальм), другие аномалии век (птоз, заворот);
- отсутствие глазного яблока (анофтальм);
- аномалии строения роговицы (кератоконус, кератоглобус и др.);
- пороки радужки (аниридия, поликория);
- изменения в сетчатке и стекловидном теле (ретинопатии недоношенных);
- травмы глаз, полученные при осложненном родоразрешении.
Чтобы не пропустить возможные заболевания, до года ребенка нужно показать офтальмологу еще трижды — в 1, в 3 и в 6 месяцев. На приеме врач оценивает:
- общее состояние глаз, (возможное слезотечение, нагноение);
- анатомические особенности, форму глазных яблок;
- световой рефлекс;
- чистоту хрусталика, степень развития глазодвигательных мышц;
- способность сфокусироваться на предмете, следить взглядом за перемещающимся объектом.
В возрасте полгода грудничка уже можно обследовать с применением офтальмологических аппаратов. Они помогают точно диагностировать патологии двигательной активности глаз, аккомодации, фокусировки на предметах, синхронизации.
Детям до года рефракцию проверяют по показаниям. Для этого используют метод скиаскопии («теневой пробой»). Сфокусированный луч света, отраженный от офтальмологического зеркала, направляют в глаз грудничку, затем, оценивают изменение движения теней внутри зрачка.
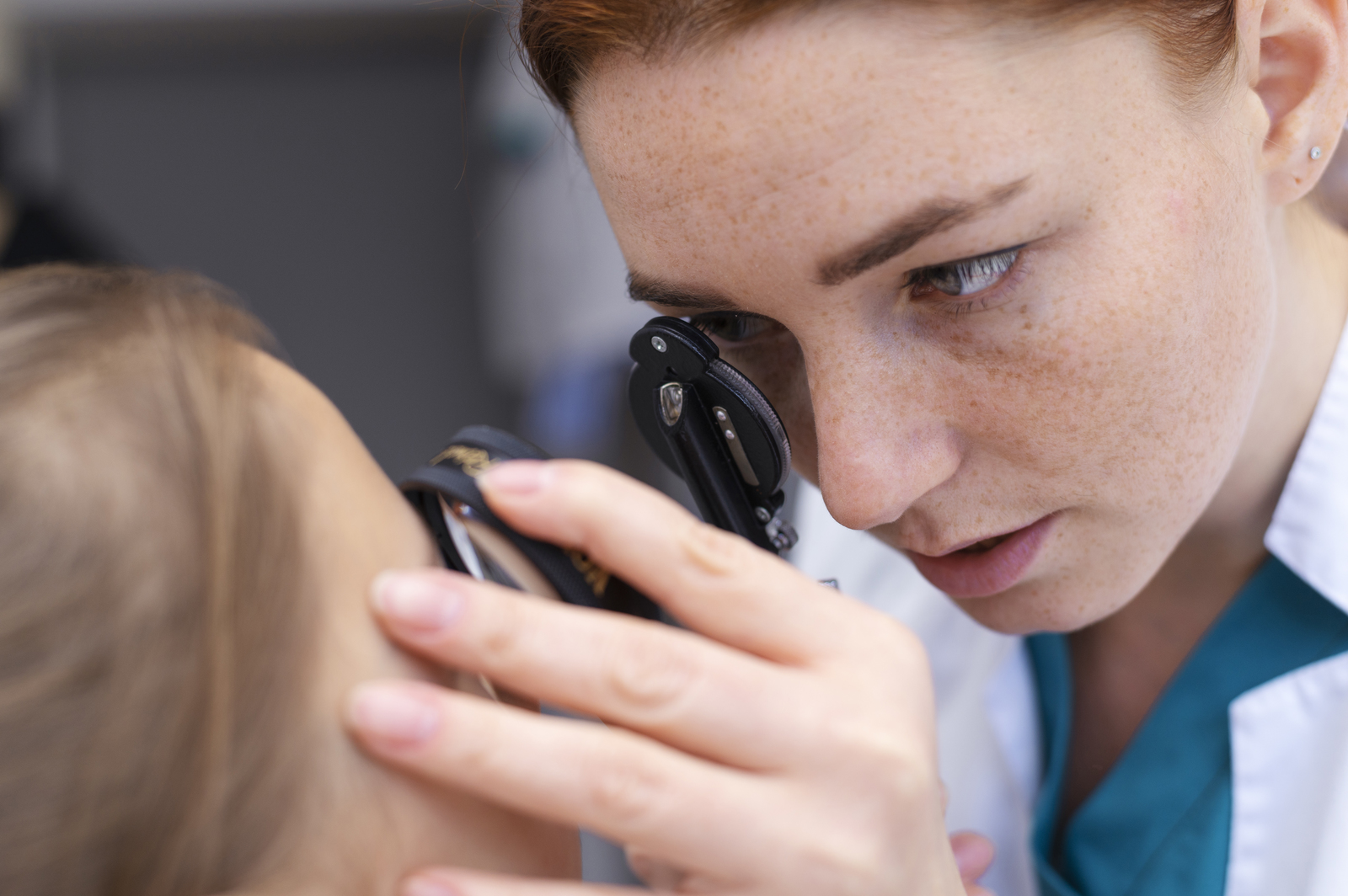
Офтальмологический осмотр годовалого ребенка входит в плановую медицинскую комиссию. Учитывая, что малыш еще не разговаривает, по таблицам и картинкам рефракцию не проверить. Врач оценивает остроту зрения с помощью рефрактометра (авторефрактометра). Для получения объективных результатов, авторефрактометрию проводят с применением циклоплегических капель. Лекарство обеспечивает расслабление цилиарной мышцы и статичность аккомодации.
Признаки нарушения рефракции, активнее всего проявляются в 7 лет. С поступлением в школу у детей увеличиваются зрительные нагрузки. Если какие-то проблемы со зрением есть, они обязательно дадут о себе знать. Офтальмологи советуют не дожидаться симптомов заболевания, а проверять зрение малыша регулярно. Профилактические осмотры позволяют обнаружить расстройство зрительного восприятия, врожденные заболевания на ранней стадии, подобрать корригирующие очки, составить программу результативного лечения.
Если офтальмолог заподозрит серьезные отклонения от нормы, нужно пройти комплексное обследование:
- офтальмоскопию (осмотр глазного дна);
- тонометрию (измерение внутриглазного давления);
- ультразвуковое исследование глаз;
- пахиметрию (измерение диаметра и толщины роговицы);
- гониоскопию (осмотр состояния передней камеры глаза).
Выявленные нарушения нуждаются в коррекции. Чем раньше начать лечение, тем эффективнее будет результат. Если у ребенка не обнаружено никаких офтальмологических заболеваний, отклонений, профилактический осмотр у офтальмолога рекомендуется проходить ежегодно.
Причины для внепланового визита к врачу
Записаться на прием к детскому офтальмологу нужно, при таких симптомах:
- кровоизлияние, покраснение, «лопнувшие сосуды» конъюнктивы;
- отек роговицы;
- слезотечение;
- гнойные выделения;
- прищуривание для разглядывания предметов, неспособность сосредоточится на картинке;
- боязнь яркого света;
- постоянное потирание глаз ладонями;
- жалобы ребенка на болезненность, плохую видимость изображения.
Опытные офтальмологи ФГБУ «Детский медицинский центр» помогут сохранить здоровье глаз ваших детей. Запись на прием ведется ежедневно, по телефону и на сайте.
Обнаружили симптомы данного заболевания? Звоните!
+7 (495) 727-11-66